Robot支援下手術のすすめ
低侵襲心臓手術(完全内視鏡下、ロボット支援下)
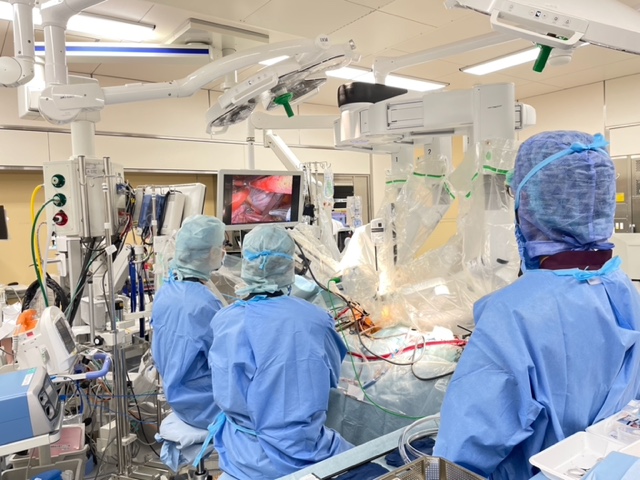
ロボット手術 術野風景
ダ・ヴィンチ手術とは?
da Vinci(ダ・ヴィンチ)手術支援ロボットは、1990年代にアメリカで開発され、2002年に僧帽弁手術に対するFDAの承認(米国)を得ています。2004
年には冠動脈バイパス手術でのFDAの承認(米国)を得ています。日本では2015年に心臓外科領域で薬事承認を得て、2018年に弁形成術に対して保険収載され限られた施設のみで手術が可能となっています。
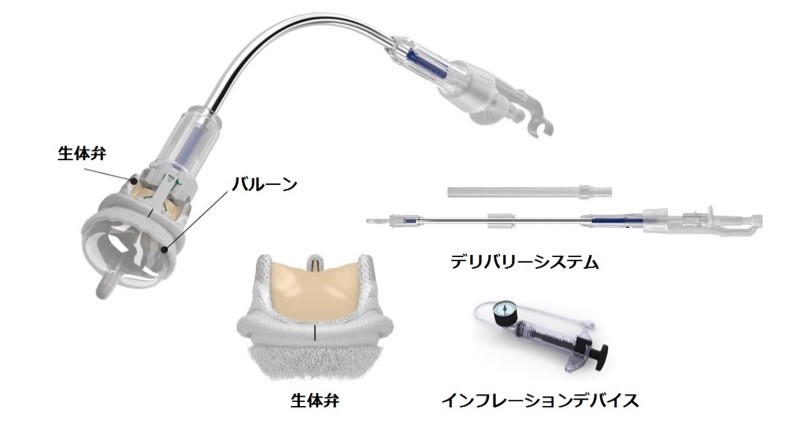
Da Vinciはコンソールで操作したことをロボットアームがリアルタイムに実行するという遠隔操作システムになっています。合計4本のロボットアームがあり、カメラ1本、鉗子3本の構成になっています。カメラには3D内視鏡が取り付けられ、その視野は非常に鮮明であり、3本の鉗子をたくみに操ることで、つまむ、切る、かき出す、縫合するなど、多彩な用途に応じて付け替えられます。
ロボットアームの可動域は人間の手の動きを完全に凌駕しており、鮮やかな手術が可能になります。
1.適応疾患
大動脈弁狭窄症、大動脈弁閉鎖不全症→大動脈弁置換術
僧帽弁狭窄症→僧帽弁置換術
僧帽弁閉鎖不全症→僧帽弁形成術
三尖弁閉鎖不全症→三尖弁形成術、三尖弁置換術
心房中隔欠損・心室中隔欠損などの先天性心疾患→心房中隔閉鎖術、心室中隔閉鎖術
一部の心臓腫瘍、心房細動・心房粗動などの心房性不整脈
が基本的な適応疾患となります。
現在、弁形成術(僧帽弁、三尖弁)はロボット支援下手術の適応であり、
施設限定で弁置換術(大動脈弁、僧帽弁、三尖弁)も適応となります。
基本的には大動脈手術や冠動脈バイパス術は適応外となります(冠動脈バイパス術の一部は左小切開で施行することが可能、MICS-CABGの項参照)。
術前検査において、上行大動脈の拡大や石灰化、末梢動静脈の形態異常、肺疾患などを有する場合は、低侵襲手術が不適応となることもあります。
心臓再手術に関しては症例に応じて、低侵襲手術も可能となります。
2.アプローチ
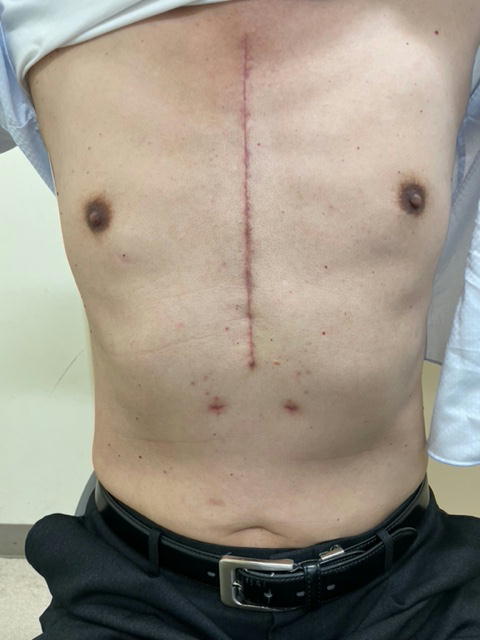
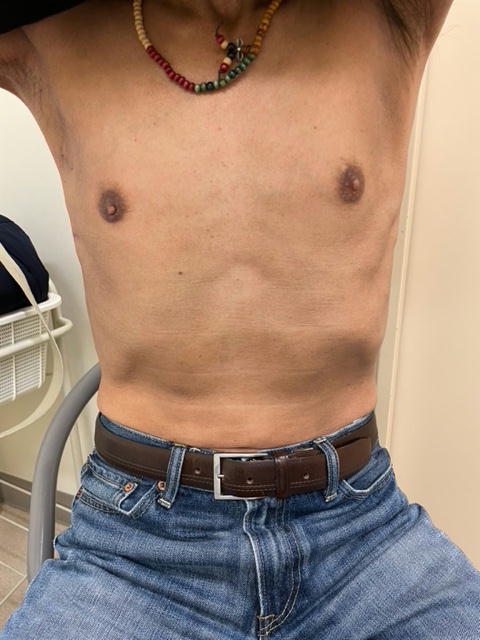
多くの心臓手術は、胸骨正中切開(図1)が心臓への標準的なアプローチですが、本手術では、胸骨を切らずに、右胸部の肋骨の間からアプローチします(図2)。右腋窩(わき)の下に、約3~4cmの皮膚切開を置きます。その他に1cm程度の創を数か所使用し、内視鏡カメラもしくは手術支援ロボットを用いて手術を行います。
鼠径部(足の付け根)から動脈・静脈のカニューレ(人工心肺につなげる管)を挿入します。鼠径部の創部は、2~3cmの皮膚切開で施行する施設もありますが、当施設は穿刺による挿入方法を採用しており、この部位の創部も術後まったく目立たなくなる利点があります。血管性状によっては鎖骨下(肩と首の間辺り)からカニューレを挿入することもあります。
皮膚切開の大きさは、体形などによって変わります。また小切開で手術が安全に進行できない場合は創を大きくすることがあります。
。
(図1、胸骨正中切開)
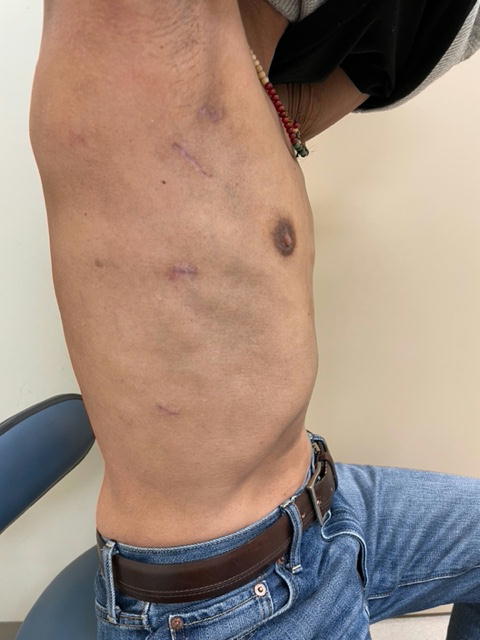
(図2、低侵襲心臓手術における右小切開)
正中からは創部はめだちません!
3.麻酔
この手術では、左右の肺を個別に換気できる特殊なチューブを使用します。右小切開から心臓が良く見えるようにするため、手術中の一部で左肺のみの換気をおこないます。肺疾患がない方は、片肺でも十分な換気ができます。片肺換気が困難と判断された方には、通常の正中切開アプローチを行います。麻酔薬や人工呼吸器は通常の心臓手術と同じものを使用します。
4.心臓内操作
通常手術と同様の操作をおこないます。低侵襲手術という理由で、必要な操作を省いたりすることはありません。手術器具やデバイス(心臓手術用の医療機器)は低侵襲手術用のものを使用します。手術支援ロボットは、アームの可動域が540度あり、人間の手以上に繊細な作業が可能となります。

(手術支援ロボット、Da Vinci Surgical System)
5.入院から退院までの経過
ロボット心臓手術の経過
| 約2日前 |
手術当日 |
1-2日後 | 4-5日後 | 5-6日後 | 7日以降 |
|---|---|---|---|---|---|
| 入院IC |
手術、ICU入室 |
ICU退室 | 手術後検査 | シャワー | 退院 |
胸骨正中切開の経過
| 約2日前 | 手術当日 | 2-4日後 |
7日後 |
7-10日後 |
10-14日以降 |
|---|---|---|---|---|---|
| 入院、 手術説明 |
手術、ICU入室 | ICU退室 | シャワー | 手術後検査 | 退院 |
低侵襲心臓手術では、基本的に手術後7日での退院を目標としています。経過や体力次第では手術後7日以前の退院も可能です。また、骨を切らない手術となるため、退院後の
労作制限はありません。
(仕事の復帰もかなり早くできます。)
胸骨正中切開は、胸骨を切ってのアプローチとなるため、一般的には術後2カ月間は重いものを持つなどの胸骨に負担のかかる労作を控える必要があります。
6.利点・欠点
低侵襲心臓手術の利点
・創が目立ちません。
・創部の痛みが軽減されます。
・胸骨が感染する恐れがありません。
・術後の回復が早く、早期退院・早期社会復帰が可能です。
低侵襲心臓手術の欠点
・病変によっては手術難易度が高く、手術時間が長くなることがあります。
・鼠径部からのカニューレ挿入による動脈・静脈の損傷が起こる可能性があります。
・片肺換気により、気管損傷・肺水腫などの合併症が起こる可能性があります。
-------------------------------------------------------------------------------------------------------
低侵襲心臓手術、通常の胸骨正中切開、それぞれに利点・欠点があります。我々はあくまで最適と思われる術式を提案いたしますが、それは必ずしも絶対ではなく、最終的な希望は患者さま御本人にしていただく必要があります。しかしながら、適応ではない場合もございます。
ご不明点な点がございましたら、いつでもお問い合わせください。