専門としている病気の種類
食道外科
食道癌について
- 食道とは?
食道とは咽頭と胃の間をつなぐ管状の臓器です。長さは約25cmで頚部、胸部、腹部にまたがって存在し、胸の中では肺、気管、心臓、大動脈といった重要臓器に囲まれて存在します。 - 疫学は?
食道癌にかかる人は1年に約9000人で、胃がんの10分の1の発生頻度といわれています。女性より男性に多く、比較的高齢の方に好発し、飲酒と喫煙や熱い飲食物の摂取が誘因になるといわれています。 - 症状は?
比較的早期のものは無症状であることが多く、検診で発見されることが多いです。食事がしみる感じ、つかえる感じが初期症状で、腫瘍が進行してくると食道が狭くなるため固形物のつまり感、胸痛を訴えます。完全に食道がつまってしまえば水も唾液も通らなくなり、嘔吐します。また声のかすれや頚部リンパ節腫大で発見されることもあります。これは“反回神経”と呼ばれる声帯にいく神経の周囲にリンパ節転移を生じて麻痺することに起因します。 - 診断法は?
(1)上部消化管内視鏡検査
胃カメラと同様ですが、食道ではルゴールと呼ばれる特殊な色素をまきます。正常な食道粘膜は茶色に染まりますが、癌などの病変部はルゴールに染まらず、その部分をつまんで(生検といいます)、顕微鏡でがん細胞の有無を調べます。
(2)食道造影検査
バリウムを飲んで病変の位置や進行状況を調べます。
(3)CT検査
CT検査では主に周囲臓器への浸潤の有無やリンパ節転移の有無、肺、肝臓などの遠隔臓器への転移を調べます。
(4)PET-CT検査
癌の全身検索のために行います。がん細胞が糖分の取り込みが盛んであることを利用した検査です。
これらの検査を組み合わせて病気の進み具合(病期)を定め、治療方針を決定します。
- 病期
病期は癌の進行状況を表し、治療計画を立てるために重要です。食道癌では癌の深さ、リンパ節転移の状況、他臓器転移の有無で決定します(図1)。 - 治療は?
食道癌の治療はその病期や患者さんの合併症などに合わせて選択します(図2)。図2 当科での食道癌の進行度と治療法の選択 深達度とリンパ節転移 通常行われている治療 Tis, T1a, N(-)内視鏡的粘膜切除T1a, N(+)胸腔鏡下食道切除・再建、リンパ節郭清T1b胸腔鏡下食道切除・再建、リンパ節郭清T2, T3食道切除・再建、リンパ節郭清T4姑息手術
化学・放射線療法
ステント挿入術N4, M1姑息手術
化学・放射線療法
(1)外科治療
食道は頚部、胸部、腹部の3つの部位に分かれるために各々の部位で術式が異なります。
頚部に癌がある場合は声帯がすぐそばにあるため声帯を一緒に切除することが多くなります。切除した食道の代わりには小腸を腹部から持ってきてのどととった食道とつなぎます。小腸の栄養血管を頸の血管と顕微鏡を用いてつなぐ血管吻合が必要となります。
胸部に癌がある場合は右の胸をあけ(開胸)、胸部食道と胃の一部および周囲のリンパ節を切除します。食道を取ったあとの食べ物の通り道は胃を管にして頚部まで持ち上げて首の食道とつなぎます。従って頚部、腹部も切って手術を行います。
腹部に癌がある場合は開腹して胃を全部とる手術が必要となります。必要に応じ、左の胸を開けることもあります。
術式によって異なりますが、術後7-10日ぐらいで水を飲んだり、食事ができるようになります。順調であれば3-4週間で退院可能となります、
最近ではより低侵襲な内視鏡下手術(胸腔鏡および腹腔鏡手術)も症例に応じて行っています。術後の回復が早く、傷の痛みも少ないのが利点で退院も早くなります。
(2)内視鏡治療
癌が粘膜固有層の中層までで大きさが約2cm程度のものが適応となります。カメラをのんで癌を含めた粘膜だけを切り取ります。
(3)放射線治療
癌が周囲臓器に浸潤しているもの、遠隔リンパ節転移があるものに適応があります。通常化学療法と併用して行います。
(4)化学療法
遠隔転移のあるものに対して行います。 - 食道癌といわれたら?
以前は食道癌の手術は成功するかどうかの大手術でしたが、最近の周術期管理の進歩により比較的手術も安全に受けることができるようになりました。また食道癌は他の消化器癌と比べ、放射線療法、化学療法の効果があるため、手術療法だけでなく、これらの治療を組み合わせること(集学的治療)で約半数近くの人が癌を克服できる時代となってきました。従って手術療法、内視鏡治療、放射線治療、化学療法などの設備が整い、治療経験豊富な施設にかかることがとても大事です。
当科では年間20例前後の食道癌の患者さんを治療しており、東海地区では比較的数多くの食道癌の患者さんの治療を行っています。当科での食道癌治療の特徴は他臓器浸潤食道癌や高度リンパ節転移例に対する術前放射線化学療法を行った後の手術や早期癌の方には胸腔鏡、腹腔鏡を用いた食道癌の治療を行い、より低侵襲で患者さんの負担を少なくする手術も行っています。大学病院であるため、いろいろな合併症を持っている方もさまざまな診療科と協力して手術をおこなっております。食道癌といわれたら、名古屋大学付属病院 消化器外科1を受診してみてください。
図1
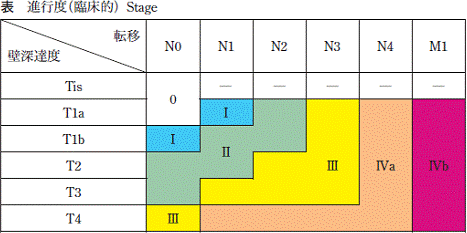
T1a 癌腫が粘膜固有層(LPM)内にとどまる病変および粘膜筋板(MM)を越えない病変(LPM, MM)
T1b 癌腫が粘膜下層にとどまる病変(SM)
T2 癌腫が固有筋層にとどまる病変(MP)
T3 癌腫が食道外膜に浸潤している病変(Ad)
T4 癌腫が食道周囲臓器に浸潤している病変(Adj)


 胆道外科
胆道外科