-
腎臓は腰の両側にあるそら豆のような形をした左右一対の臓器です。
腎臓のもっとも大切なはたらきは尿を作ることです。毎日食べたり飲んだりして体にたまる水分やミネラル、老廃物を尿として体のそとに排泄します。このように尿として不要なものをすてることにより、体がいつも同じ状態に保たれます。
腎臓は尿をつくること以外にも、人間が生きていく上でとても大切なはたらきをしています。
血圧を維持するホルモン(レニン)や赤血球をつくる造血ホルモン(エリスロポエチン)をつくり、血圧を調整したり貧血にならないようにしています。またビタミンDという物質の活性化にも腎臓は必要で、カルシウムを体内に吸収して丈夫な骨を作っています。 -

慢性腎臓病・腎不全とは?
私たちの健康をおびやかす新しい国民病として慢性腎臓病(CKD)が注目されています。
慢性腎臓病(CKD)とは3ヶ月以上続く尿検査の異常(たんぱく尿や血尿)、腎臓の形態異常または、腎臓のはたらきが60%未満に低下した状態をいいます。腎臓のはたらきは60%未満になると、その後も徐々に悪くなっていくと考えられています。このように慢性的に腎臓のはたらきが低下している状態を慢性腎不全とよんでいます。腎臓のはたらきが15%未満になると、末期腎不全といわれ、透析や腎臓移植が必要になってきます。
腎臓病の症状
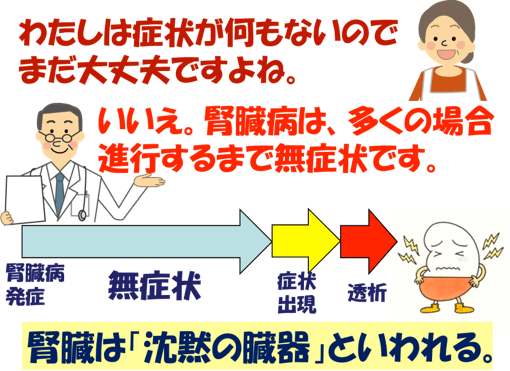
腎臓病が進行すると、むくみや疲れやすさ、食欲低下、吐き気、息切れなどの症状がでてきます。しかし末期まで症状が全くないことも少なくありません。
腎臓は「沈黙の臓器」といわれています。症状がなくても健康診断を受けることをおすすめします。
腎不全の治療法
慢性腎不全では腎臓のはたらきは徐々に低下し、そのほとんどが末期腎不全になりますが、適切な治療によって末期腎不全にいたる(透析や移植が必要となる)時期を遅らせることが可能な場合があります。具体的には腎臓が悪くなった原因の病気の治療(糖尿病や高血圧、腎炎の治療)がまずあげられます。また高コレステロール血症・肥満などの生活習慣病の薬剤や生活指導による是正、食事療法(塩分と蛋白の制限)などが重要となります。
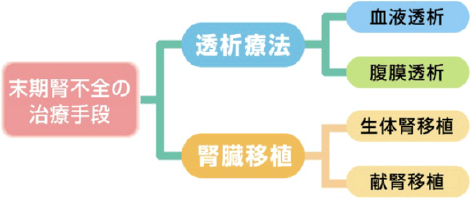
末期腎不全における透析療法・腎臓移植について
末期腎不全となった場合、腎代替療法とよばれる腎臓の代わりをする治療を受けることで長年にわたり生存することが可能です。腎代替療法には、大きく分けて透析療法と腎臓移植の二つがあります。透析療法には血液透析と腹膜透析があり、腎臓移植には生体腎移植と献腎移植があります。


透析や移植を必要とする時期
慢性腎不全から末期腎不全なると、腎臓のはたらきが回復する見込みはなく、老廃物が体にたまる尿毒症や高カリウム血症、心不全などの重大な問題をおこします。そうなると透析や移植をする必要があります。腎臓のはたらきだけでいうと、大体10%以下が透析や移植を行うめやすとなります。

末期腎不全に対する治療手段(腎代替療法)の選択
末期腎不全の治療手段をまとめると下図のようになります。腎代替療法を選ぶ時は、自分にもっとも合った治療法を選ぶことが大切です。患者さんやご家族にそれぞれの治療法について十分理解していただいた上で、年齢やライフスタイル、性格も考慮し、医療スタッフと一緒になって最善の方法を選んでいくことが重要です。ひとつの治療法だけでなく、それぞれをうまく組み合わせることも可能です。最初は腹膜透析を開始し、その後に血液透析に変更したり、その逆もできます。また、血液透析と腹膜透析の併用療法という方法もあります。さらに、どちらの透析療法からも腎臓移植を行うことも可能で、腎臓移植後に腎機能が低下すれば透析療法を行う場合もあります。
透析療法について
腎臓に代わって人工的に体の血液を浄化する方法が透析療法とよばれています。透析療法を受けることにより生命を維持することができ、ある程度までは普通に生活することが可能になります。しかし透析療法は腎機能を回復させる治療法ではなく、腎臓のはたらきを完全に補うものでもありません。従って腎臓移植を受ける場合を除いて生涯つづける必要があります。 透析療法には血液透析と腹膜透析の2種類があります。
血液透析とは?
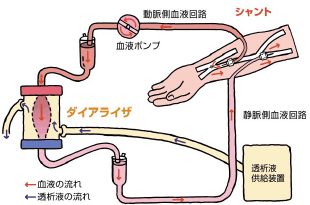
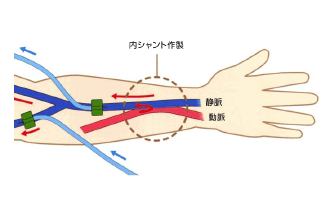
血液透析とは、腎臓の代わりに血液の中から尿毒素とよばれる老廃物や余分な水分、塩分を取り除いてきれいにする治療法です。血液をダイアライザー(透析器)に通すことによって、不要なものをすて、必要なものを補充することができます。血液透析は週3回、1回あたり4~5時間行うのが標準的です。体にたまった毒素を1日おきに取り除くということが血液透析の大きな特徴で、この点は不自然です。血液透析では毎分約200-300mlの血液をダイアライザーに流す必要があります。通常の体の表面に流れている静脈では、血液透析に必要な量の血液を確保することはできません。そのため、動脈と静脈をつなぎ合わせて動脈の血液の一部が静脈に流れるようにする内シャントを作ります。わが国では30万人近い方が透析療法を受けていますが、うち95%以上を血液透析が占めています。血液透析は半世紀の歴史があり、もっとも実績があります。しかし、腎臓の機能の一部を補うのみであるため、血液透析でまかなえない部分は薬物療法や食事療法など自己管理により補う必要があります。透析の途中に血圧が下がる副作用や、長期間の透析で生じてくる合併症(心臓病、骨がもろくなる、感染症、シャントのトラブル、体のかゆみ、不眠など)もあります。
医学的なケアが常に提供されますが、その分通院回数が多く、時間的拘束は長くなります。
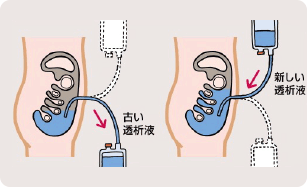
腹膜透析とは?
-
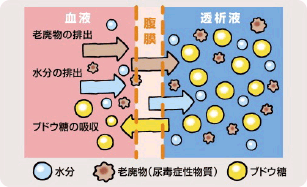
腹膜透析は、お腹の中(腹膜に囲まれた腹腔とよばれる場所)に透析液を一定時間貯留させ、腹膜(お腹の壁の血管)を介して血液中の老廃物と余分な水分や塩分などを取り除く治療法です。透析液をお腹の中へ入れたり出したりするために、腹腔内にカテーテルとよばれる管を挿入する手術が必要となります。持続的携行式腹膜透析(CAPD)と呼ばれる方法が一般的で、1日数回透析液を交換します。夜間寝ている間に透析液を自動的に腹腔内に出し入れする装置(APD)も利用可能となっています。透析液の交換は患者さんご自身で行っていただくため、血液透析にくらべ通院回数は少なくなりますが、その分自己管理をしっかりしていただくことが必要です。腹膜透析では長時間かけてゆっくりと治療することができるので、体への負荷が少ない、残された腎臓の機能が温存されやすいといった長所があります。食事制限(特にカリウム制限)は血液透析にくらべ緩くなります。一方で腹腔内に異物を留置することから、合併症として腹膜炎や出口部感染が問題となります。 長期間の腹膜透析は、腹膜機能の低下を引き起こします。このため、腹膜透析は通常は10年以内に血液透析への移行や腎臓移植を検討することとなります。
-
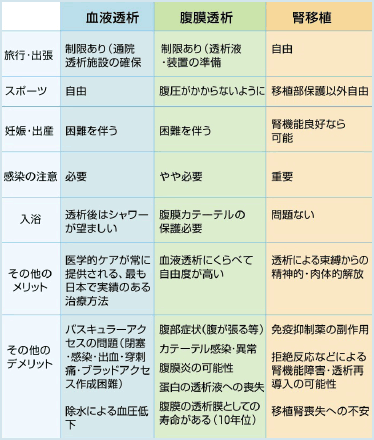
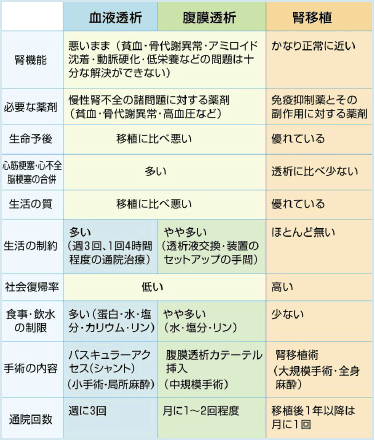
血液透析、腹膜透析と腎臓 移植の比較
- <参考資料>
日本腎臓学会ホームページ
腎不全 治療選択とその実際 2012版
CKD診療ガイド 2012
やさしい慢性腎臓病の自己管理 改訂3版