|
| ||
|
尿排出障害 | ||
|
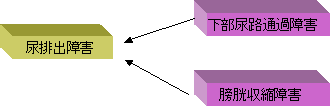
高齢者における尿排出障害の原因は大きく2つに分けられ、一つは前立腺肥大症に代表される尿道の通過障害であり、女性においても膀胱頸部狭窄による尿排出障害がみられる。 | ||
| ||
|
|
|
|
|
自覚症状の評価 | ||
|
|
● |
自覚症状としては、排尿困難に関する症状のみならず、膀胱刺激症状がみられることがある。 |
|
|
● |
国際前立腺症状スコア(13)は、本来は前立腺肥大症の男性での自覚症状重症度を評価するものであるが、おおまかな目安としては前立腺肥大症以外の排尿困難や女性の排尿困難の評価に用いてもよい。理解力がある例については、このスコアを参考にして重症度を判定する。 |
|
|
● |
ただし、自覚症状と実際の尿排出障害の程度とは必ずしも比例しないので、自覚症状が軽度でも高度の尿排出障害があり、尿路感染、膀胱結石、水腎症、腎機能障害などの合併症を起こすことがある。 |
|
|
● |
痴呆の高度な例では、自覚症状による重症度の評価は困難であるので、排尿記録にもとづく排尿回数、尿失禁の合併の有無、残尿量から重症度を判断する。 |
|
| ||
|
残尿測定 | ||
|
|
● |
残尿測定は、導尿(10~12Fのカテーテル)あるいは経腹的超音波検査により行う。 |
|
|
● |
残尿量が50ml以下であれば溢流性尿失禁ではない。 |
|
|
|
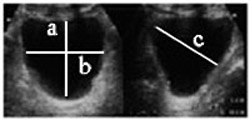
経腹的超音波検査による残尿測定方法 環状断での縦径(a)と横径(b)、および矢状断での前後径(c)を計測 | |
|
|
|
| |