ホーム > 診療のご紹介 > 不妊・生殖 > 生殖領域の内分泌疾患について
妊孕性温存療法について
近年のがん診療の進歩に伴い、若年がんサバイバー数も増加し、QOL向上のため、妊孕性温存を主軸としたがん生殖医療の重要性が広く認識されつつあります。化学療法や放射線治療では卵巣や精巣が障害を受け、妊娠できる力(妊孕能)を無くしてしまう場合が多くあります。また、乳がんなどに対するホルモン治療中や、免疫疾患で化学療法が必要になるような増悪期には、妊娠を回避せざるを得ず、その間の加齢による卵巣機能低下により妊孕性が維持できない場合もあります。そのため、このような性腺機能の低下を招く治療を行う前に機能を温存する「がん生殖医療」が拡がりつつあります。
当教室では、医学的適応による卵子凍結保存・卵巣組織凍結保存・精子凍結保存などの妊孕性温存治療を実施しています。最も適した方法を選択するにあたっては、がんの種類、がんの進行の程度、選択される治療方法、治療の開始時期、現在の年齢、配偶者の有無などの要素を加味して個別に検討する必要があります。
・卵子/胚凍結保存
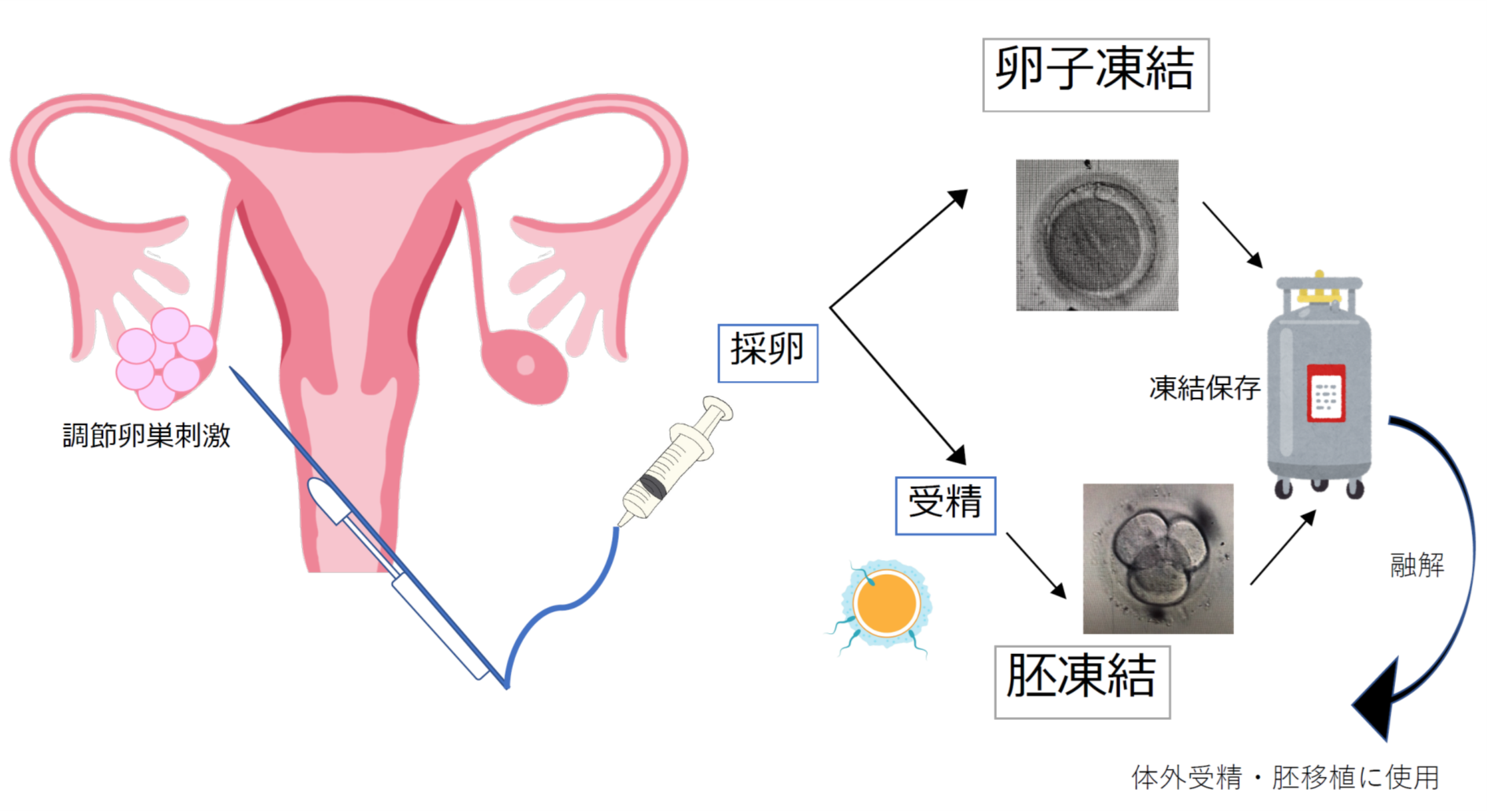
卵巣機能障害が予想される場合、治療前の受精卵および未受精卵凍結
不妊治療として実施されてきた体外受精・胚移植の技術を応用し、排卵誘発後に卵子を採取します(採卵)。そのまま凍結保存する「卵子凍結保存」、パートナーの精子と受精させた胚を凍結する「胚凍結」があります。卵子を数多く採取するには、排卵誘発剤を用いた卵巣刺激が必要になります。卵巣刺激の方法には様々な方法がありますが、排卵誘発剤を10-14日間程度使用する必要があります。排卵誘発や採卵の方法や安全性は、既に医療技術として確立されているという利点があります。1回の治療で温存できる卵子や胚の数は卵巣組織凍結保存法よりも少なくなります。卵子凍結法は、凍結時の浸透圧変化による物理的影響を受けやすく、卵子あたりの出産率は胚凍結より低くなります。当院倫理委員会の承認を受け、臨床研究として実施しています。
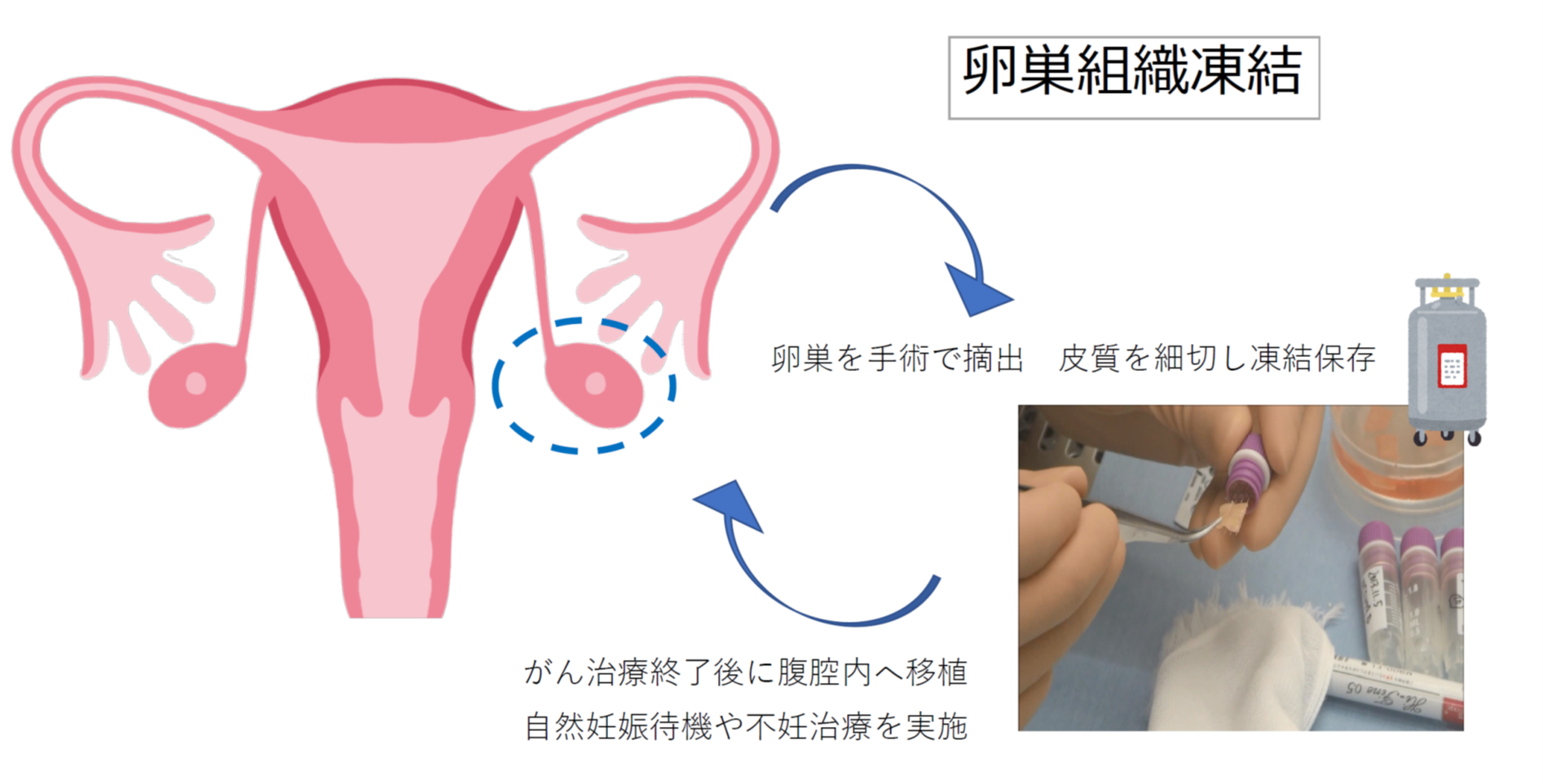
・卵巣組織凍結保存
化学療法や放射線治療前に卵巣を体外に取り出し、その影響を回避する方法です。治療前に片側の卵巣を手術で摘出し凍結保存します。治療後に妊娠が許可された際に、融解した卵巣組織片を再度体内へ移植します。卵巣には数千にも及ぶ卵子を含むため凍結・融解・自家移植による悪影響を考慮しても得られる卵細胞の数から妊娠率は卵子や胚凍結と比べて高いことが期待されています。2004年にヒトでは初めて卵巣組織凍結後、自家移植により生児を得たことが報告され、治療を克服した若年女性がん患者に対する卵巣組織凍結の臨床応用が成功しました。全世界で自家移植後に100名以上の出産例が報告されています。初潮開始前や経腟採卵が不可能な患者さんや、がん治療開始まで時間的猶予のない患者さんに対して実施することが可能です。しかし、疾患によっては卵巣移植時にがん細胞を再移入させる可能性があること、凍結や融解技術、移植の方法がまだ未確立であるなどの問題も残されています。
当院倫理委員会の承認を受け、臨床研究として実施しています。
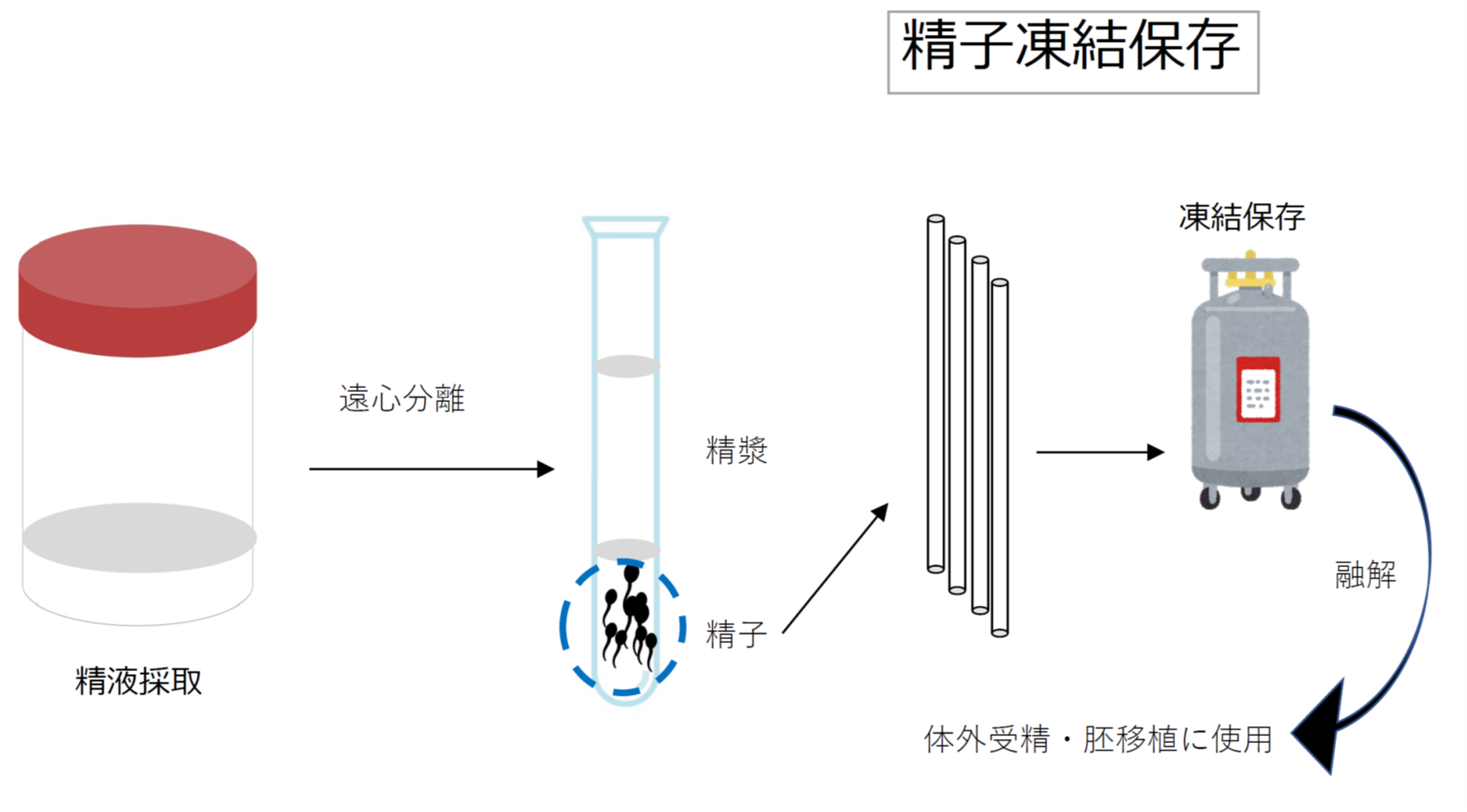
・精子凍結保存
射出精液から精子を回収して凍結保存します。凍結精子を利用した妊娠を計画する場合にはパートナーの不妊治療が必要になります。思春期以後の男性には非常に有効な方法ですが、思春期前の男児の妊孕性温存方法にはまだ確立された方法がありません。
がん・生殖医療セミナー
がん・生殖医療をより身近なものにするために、様々なセミナーを行っております。
・第1回東海北陸若手がん・生殖セミナー (2020年11月7日開催) 開催報告
・第2回(2021年岐阜大学にて)、第3回(2022年三重大学にて)
・第4回(2023年秋名古屋大学にて開催予定
がん・生殖医療相談外来
妊孕性温存を実施するのか、実施する場合にはどの方法を選択するのかを、原疾患治療開始までの限られた期間において、患者様自身が決定できるために、十分な情報提供を行えるよう、がん・生殖医療相談外来(自費、完全予約制)を設置しております。詳細は、がん・生殖医療相談外来について - 外来のご案内 - ご来院の皆様 | 名古屋大学医学部附属病院 (nagoya-u.ac.jp)をご覧ください。
