|
|
| ■尿失禁について |
●尿失禁とは
●尿失禁を理解するには
1.なぜ、尿が漏れないのかを知る
2.なぜ、尿が漏れるのかを知る
3.対処の仕方を知る |
|
| ■骨盤臓器脱について |
監修:加藤久美子(名古屋第一赤十字病院 女性泌尿器科部長) |
●骨盤臓器脱
●骨盤底の緩みがもたらす女性の悩み
●骨盤臓器脱の下垂症状
●骨盤臓器脱の排尿症状
●骨盤臓器脱の悪化防止
●下着とリングペッサリー
●骨盤臓器脱メッシュ手術の動き |
|
| 尿失禁とは、自分の意識に関係なく尿が漏れてしまい、それが衛生的にまたは社会的に問題になったものをいう。 |
|
 |
 |
 |
|
1.なぜ、尿が漏れないのかを知る→ 排尿の基本のページへ
2.なぜ、尿が漏れるのかを知る
尿失禁は蓄尿と排尿のバランスがくずれたときに起きる
尿失禁の種類 |
女性 |
男性 |
症 状 |
腹圧性尿失禁 |
◎ |
△ |
腹圧を急激に上昇させるような動作(咳、くしゃみ、ジャンプなど)をした際に尿がもれる。
40〜50歳代の女性に頻度が高い |
切迫性尿失禁 |
◎ |
◎ |
突然に強い尿意が発生し、トイレに行って排尿するまでにもれてしまう |
溢流性尿失禁 |
△ |
◎ |
排尿困難があり膀胱に大量の尿が残った状態のまま、少量ずつ漏れてくる。
男性で頻度が高い |
機能性尿失禁 |
○ |
○ |
排尿機能の異常の有無に関わらず排尿動作、判断力などに障害があって生じる尿失禁 |
|
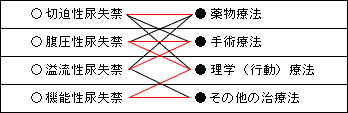
3.対処の仕方を知る
主な治療法
 |
|
| ※症例により、いろいろな治療法の選択の仕方があります。 |
切迫性尿失禁 |
切迫性尿失禁では薬物療法が非常に有効な場合が多い |
腹圧性尿失禁 |
軽い腹圧性尿失禁の治療には、理学療法が有効 |
| 中等度以上の腹圧性尿失禁の治療には手術療法が有効 |
溢流性尿失禁 |
溢流性尿失禁をおこす原疾患の評価が第一に必要
(専門医の受診が必要) |
機能性尿失禁 |
排尿動作に対するリハビリテーションと環境整備の工夫 |
|
|
|
 |
 |
 |
|
|
|
|
泌尿器科には男性の受診する科というイメージがありますが、女性には女性ならではの泌尿器の悩み、排尿の悩みが多くあります。
女性の骨盤底(こつばんてい)には男性と違って、尿道、膣、肛門と3つ出口があります。出産や加齢で、骨盤底の結合組織や筋肉がゆるむと、咳、運動でもれる「腹圧性尿失禁」、膣壁と一緒に膀胱や子宮が下がって尿が出にくくなる「骨盤臓器脱」が起きてきます。
アメリカ女性は80歳まで生きると、何と10人に1人の割合で、尿もれか骨盤臓器脱で手術になるそうです。日本では、これらの病気は命には関わらないと我慢しがちでしたが、高齢社会で悩む人が増え、徐々に関心が高まってきました。ここでは、骨盤臓器脱の治療やケアをご紹介します。 |
|
 |
 |
 |
|
| 骨盤臓器脱の下垂症状:お風呂でピンポン玉に触る、歩くと何かはさんだ感じ |
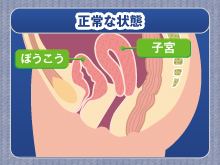
骨盤臓器脱は、膀胱瘤(ぼうこうりゅう)(図1)、子宮脱、直腸瘤など膣壁と一緒に骨盤内の臓器が下がってくる病気の総称です。膀胱だけ、子宮だけが下がるというより、程度の差はあっても組み合わさって起きてくることが普通です。子宮摘除術を受けた後に、袋が裏返ったように下がる場合もあります(膣断端脱)。昔から俗に「なすび」「なすびが下がる」と呼ばれてきました。
|
 |
|
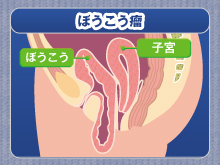 |
| 図1. 膀胱瘤の模式図(右)。左は正常の状態 |
|
お風呂でかけ湯をしていて、指がピンポン玉のようなものに触れ、初めて気づくのが典型的です(図2)。知識がないため、「何が起きたかとびっくりした」「できもの、癌かと思った」「子宮脱は知っていたが、子宮をとったのに何でと驚いた」という方が少なくありません。
|
 |
| 図2. 骨盤臓器脱の症状 |
|
長時間歩く、便秘で力むなどで、また朝より夕方に下垂が悪化します。下着にすれて痛みや出血が起こることもあります。しゃがんで草取り、重い物を持つ、立ち仕事などの職業で支障になります(図3)。ひどくなると、一日中股の間に何かはさんだような違和感が起こり、歩行、外出、旅行などもできにくくなります。
|
 |
| 図3.骨盤臓器脱の職業への影響 |
|
|
 |
 |
 |
|
| 骨盤臓器脱の排尿症状:指で押し戻さないと尿が出にくい |
骨盤臓器脱の中でも、膀胱瘤が日本人では多く、下がってきたもので尿道が圧迫されて(図4)、「ふたをしたよう」「下がってきた物が邪魔をして」排尿困難が起きます。「お尻を後ろに突き出すようにする」「横になって、下垂がおさまったところでトイレに行く」「指やティッシュで押し戻して排尿する」といった工夫を、体験的にしている方もいます。
尿もれや頻尿も多く起こりますが、排尿困難に傾いたために、「かくれ尿失禁(潜在性腹圧性尿失禁)」の状態になり、腹圧性尿失禁は一見よくなることがあります。
排便症状、性生活にも影響が起こります。便秘が骨盤臓器脱を悪化させ、骨盤臓器脱がまた便秘をよけいに悪くすると悪循環になります。脱出した膣壁が乾燥したり、下がって来る違和感で性交をやめてしまう方もいます。 |
|
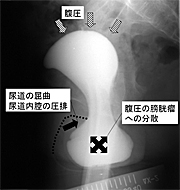
図4. 骨盤臓器脱による排尿困難 |
|
|
 |
 |
 |
|
| 骨盤臓器脱の悪化防止:重い物を持たない、便秘をふせぐ、体重を増やさない |
骨盤臓器脱のケアでは、腹圧性尿失禁と同じように、骨盤底への負担を避け、骨盤底筋体操をするのが悪化防止になります。重い物を持たない、便秘をふせぐ、体重を増やさないといったことが大切です。極端におなかを締める補整下着やコルセットには注意が必要です。
骨盤臓器脱の方の中には、段々悪くなる方もいれば、横ばいでいく方もいます。産婦人科の癌検診の際に医師の意見を聞き、上記の悪化防止を心がけましょう。特に、出産後、引っ越しなどで極端に重い物を持った後の下垂は、一過性のことがしばしばあります。
こういう注意をしていても、日常生活の支障が大きい時は、産婦人科や泌尿器科に相談し、治療を考えましょう。 |
|
 |
 |
 |
|
下がってきたものに触ってはいけないのではと思って、そのままにしている人がいます。出たままだと、うっ血や血流障害が起きるので、指で優しく押し戻すようにします(手袋を使ってもよいですが、赤ちゃんが通ってもよいくらい丈夫なところなので、あまり心配しないで下さい)。押し戻した後、ボディスーツやガードルとパッドで押さえる方もあります。クッションを使った骨盤臓器脱のための下着もあります(フェミクッション)。
リングペッサリーといって、輪っかのようなものを膣内に入れて、下がってこないよう押さえる方法もよく行われてきました(図5)。うまくいく方もありますが、小さいサイズだと排便時に脱出する、大きいサイズだと違和感、出血が起こる。定期受診が欠かせず、おりもの、悪臭が付きものといった難点があります。入れっぱなしでなく、朝自分で挿入し、就寝前にはずして使う自己着脱は、手間はかかりますが、よい方法です。
|
 |
|
 |
| 図5. リングペッサリー。左はエボナイト製硬性リング、右はポリ塩化ビニル製軟性リング |
|
|
 |
 |
 |
|
従来法の代表は、膣式子宮摘除術+膣壁形成術ですが、入院がやや長く、10〜30%で膣が裏返って膣断端脱の形で再発すると言われます。そこで、尿失禁や鼠径ヘルニアの手術に使うポリプロピレンメッシュを、骨盤臓器脱に応用する動きが出てきました。
骨盤臓器脱メッシュ手術は、基本的には子宮をとらず、骨盤底の緩んだ組織にメッシュを
挿入し、コラーゲン増生を促すものです。TVM手術という方法が最もよく使われています
(図6)。メッシュ露出などの合併症に注意が要りますが、手術負担や術後の痛みが少なく
てすむのは、高齢者に多い病気の手術として大きな利点です。
膣壁があまり下がらず、子宮頚部だけが延びたタイプ、若年女性には、従来法のマンチェスター手術(子宮頚部を短くして引き上げる)が適していることがあります。癌検診が疑陽性など子宮全摘術が望ましい場合、超高齢者、糖尿病のコントロールが悪いなどで膣閉鎖術がよい場合もあります。医師とよく相談して、一番よい方法を考えていって下さい。
|
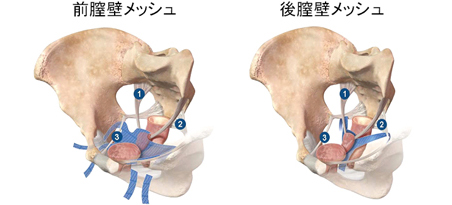 |
図6. 骨盤臓器脱メッシュ手術(TVM手術)の模式図。
骨盤底の緩んだ組織をメッシュで補強し、骨盤内の臓器が下がらないようサポートする。 |
|
|
 |
 |
 |
|
参考文献
●加藤久美子,鈴木省治:腹圧性尿失禁・骨盤臓器脱の症状診断とメッシュ手術の動き.
日本医事新報,4456:49-55, 2009.
●加藤久美子編:別冊きょうの健康「女性の尿トラブル」,2010刊行予定 |








