|
| ||
|
問診 | ||
|
看護婦・介護者などからの排尿に関する情報を参考に、排尿障害の状況や、その発生に関与する原疾患などについて、問診を行う。高齢者は、複数の疾患を有することが多く、また排尿機能に影響する可能性のある薬剤((12)参照)を服用していることが少なくないので、特に基礎疾患や服薬状況に関する十分な情報を得る。 | ||
|
| ||
|
理学的検査 | ||
|
| ||
|
尿失禁による外陰部皮膚の湿疹、びらんの有無、外尿道口や腟口の診察は重要である。女性では、骨盤底弛緩に合併して、膀胱瘤、直腸瘤、子宮脱などの性器脱を合併することが少なくないが、これらは治療方針の選択にかかわるので、怒責による腹圧負荷を行わせ、注意深く診察を行う。 | ||
|
| ||
|
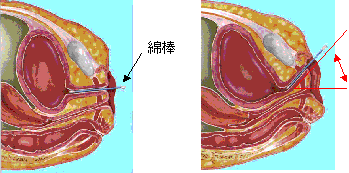
女性で、膀胱内に尿が充満した状態で、患者に咳をさせ尿道から腹圧負荷に一致した尿漏出があるかどうかをみる。腹圧負荷に一致した尿漏出を認める場合はストレステスト陽性で腹圧性尿失禁の存在を裏付ける。腹圧負荷中止後しばらくして尿が漏れる場合は切迫性尿失禁を疑う。 | ||
|
| ||
| ||
|
| ||
|
いわゆるパッドテストで、国際尿禁制学会で推奨されている方法では、500ml飲水後外陰部にパッドを装着し、一定の運動、動作を行い、パッドへの尿漏出量を計測するものである。 | ||
|
| ||
|
尿検査 | ||
|
尿路感染が切迫性尿失禁の原因となることもあり、また排尿障害のため尿路感染が合併することもあるので、まず尿沈渣、尿培養などの尿検査を行って、尿路感染の有無を確認する | ||
|
| ||
|
尿流動態検査 | ||
| ||
|
| ||
|
尿排出障害のスクリーニングとして行い、残尿測定を同時に行うことにより、より多くの情報が得られる。しかし、尿排出障害の原因の鑑別(下部尿路閉塞/膀胱排尿筋収縮不全)や尿失禁タイプの鑑別には有用ではない。150ml以上の蓄尿状態で行うことが望ましいが、痴呆のある場合やADLが極めて不良な場合は、行うことが困難なことも多い。 | ||
|
| ||
|
蓄尿状態の評価が可能であり、尿意、膀胱容量、過活動膀胱の有無(膀胱無抑制収縮の有無)、膀胱コンプライアンスなどについての情報が得られる。腹圧によるアーチファクトを避けるため、直腸内圧(腹圧)を同時測定することが望ましい。 | ||
|
| ||
|
排尿時に、尿流測定、膀胱内圧、直腸内圧(腹圧)、膀胱排尿筋圧を同時測定するもので、下部尿路閉塞の有無・程度、膀胱排尿筋収縮機能についての評価が行える。 | ||
|
| ||
|
膀胱充満時に腹圧を加え、尿漏出が起こる時の最も低い膀胱内圧を測定するものであり、腹圧性尿失禁において、その原因が膀胱頸部過可動によるものか、内因性括約筋不全によるものかを鑑別するものである。 | ||
|
| ||
|
画像検査 | ||
|
女性腹圧性尿失禁においては、膀胱造影により、膀胱頸部過可動と内因性尿道括約筋不全との鑑別や、膀胱瘤の診断など画像検査による診断が有用なこともある。しかし、一般に高齢者の排尿障害においては、画像検査の診断的意義は低い。 |